Nota AIFA 97
determina AIFA del 17/06/2020
AVK: Warfarin, Acenocumarolo
NAO/DOAC: Dabigatran, Apixaban, Edoxaban, Rivaroxaban
La prescrizione della terapia anticoagulante orale è a carico del SSN limitatamente alla FANV e al rispetto del percorso decisionale illustrato ai punti A, B, C, D.
La prescrizione dovrà essere accompagnata dalla compilazione della scheda di valutazione prescrizione e follow-up di cui all’allegato 1 da parte dello specialista o del Medico di Medicina Generale. Una copia della scheda dovrà essere conservata dal prescrittore e una consegnata al paziente, in previsione del successivo aggiornamento periodico in occasione del follow-up.
Il regime di fornitura delle altre indicazioni di AVK e NAO/NOAC rimane invariato.
PERCORSO DECISIONALE
- La diagnosi di FANV deve essere sempre confermata da un elettrocardiogramma e dalla valutazione clinica del paziente.
- La decisione di iniziare un trattamento anticoagulante per la prevenzione primaria o secondaria di ictus ed embolia sistemica in pazienti adulti con FANV deve avvenire dopo una accurata valutazione del rischio trombo-embolico e del rischio emorragico del singolo paziente.
RISCHIO TROMBOEMBOLICO
Lo score validato per la definizione del rischio trombo-embolico attualmente più utilizzato e raccomandato dalla Società Europea di Cardiologia (ESC)1 è il CHA2DS2-VASc2,3. Le tab. 1 e 2 illustrano come calcolare lo score e qual è il rischio trombo embolico associato.
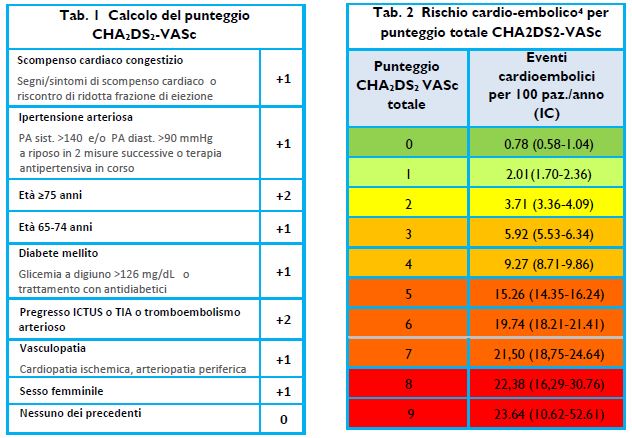 Punteggio CHA2DS2 VASc < 4: Basso/moderato rischio trombo embolico (TE); >4: Alto rischio TE
Punteggio CHA2DS2 VASc < 4: Basso/moderato rischio trombo embolico (TE); >4: Alto rischio TE
| Tab. 3 Fattori di rischio emorragico | ||||
| modificabili | potenzialmente modificabili | NON modificabili | Fattori di rischio legati a biomarker | |
| ipertensione arteriosa non controllata | anemia | età > 65 aa | cirrosi epatica | elevati livelli di troponina ad alta sensibilità |
| TTR<60% o INR instabile per paz. in AVK | insuff. renale | anamnesi di sanguinamenti maggiori | tumori maligni | Growth differentiation factor 15 elevato |
| uso di antiaggreganti o FANS | insuff. epatica | pregresso stroke | fattori genetici | Ridotto VFG (stimato secondo formula CKD-EPI) |
| alcolismo | Piastrinopenia Piastrinopatia°° | dialisi/trapianto renale | ||
| °°Difetto di funzionalità piastrinica | ||||
RISCHIO EMORRAGICO
Esistono vari strumenti validati per definire il rischio emorragico individuale, ma nessuno di questi è considerato realmente predittivo in quanto il rischio complessivo dipende anche da fattori individuali non considerati da tali strumenti5,6,7,8,9.
La Tab. 3 elenca i fattori, che correlano in modo indipendente con l’aumento del rischio emorragico, inclusi nei diversi strumenti e distinti in modificabili, potenzialmente modificabili, non modificabili e legati a biomarker.
C. LA TERAPIA ANTICOAGULANTE DOVRÀ ESSERE INIZIATA
- in tutti i pazienti con punteggio CHA2DS2-VASc:
>2 (se maschi) e >3 (se femmine).
La scelta terapeutica finale dipenderà comunque dalla valutazione clinica e dovrà considerare la presenza di fattori di rischio emorragico anche in rapporto alle loro caratteristiche.
D. LA SCELTA DELL’ ANTICOAGULANTE DA UTILIZZARE
Gli anticoagulanti orali inibitori della vit. K (AVK) e inibitori diretti della trombina o del fattore Xa (NAO/DOAC) sono gli unici farmaci attualmente disponibili di provata efficacia per la prevenzione dell’ictus e dell’embolia arteriosa periferica nei pazienti con FANV10.
Numerosi studi hanno ampiamente dimostrato una comprovata efficacia ed un profilo di sicurezza favorevole sia degli AVK sia dei NAO/DOAC, se correttamente gestiti in termini di selezione dei pazienti ed attento follow-up11,12,13,14.
In particolare, i NAO/DOAC si sono dimostrati altrettanto efficaci, ed in alcuni casi più efficaci, degli AVK nel ridurre il rischio di ictus/embolia arteriosa periferica nei pazienti con FANV, e più sicuri degli AVK rispetto al rischio di emorragia intracranica. Per alcuni NAO/DOAC è stato evidenziato un aumentato rischio di sanguinamento gastro – intestinale rispetto agli AVK15.
In considerazione delle evidenze scientifiche disponibili, relativamente all’uso prevalente nell’indicazione terapeutica FANV, i quattro DOAC (dabigatran, rivaroxaban, apixaban, edoxaban) possono essere considerati globalmente sovrapponibili16,17.
I criteri generali per la scelta dell’anticoagulante da utilizzare in diverse tipologie di pazienti sono i seguenti:
I NAO/DOAC sono generalmente preferibili:
- per i pazienti che sono già in trattamento con AVK con scarsa qualità del controllo (Tempo nel Range Terapeutico (TTR) <70% o percentuale dei controlli in range < 60% negli ultimi 6 mesi) e/o oggettive difficoltà ad accedere ad un regolare monitoraggio dell’INR18;
- per i pazienti in AVK con pregressa emorragia intracranica, o ad alto rischio di svilupparla.
Gli AVK sono generalmente preferibili:
- per i pazienti con grave riduzione della funzionalità renale (VFG <15 mL/min)
- per i pazienti che assumono farmaci che potrebbero interferire con i NAO/DOAC
Gli AVK sono l’unico trattamento anticoagulante indicato per i pazienti con protesi valvolari cardiache meccaniche e/o fibrillazione atriale valvolare.
I NAO/NOAC non si sono dimostrati né efficaci né sicuri in tali pazienti.
La diagnosi di fibrillazione atriale valvolare comprende i portatori di valvulopatia su base reumatica, sostanzialmente la stenosi mitralica moderata o grave. Non sembra esserci correlazione fra la scelta dell’anticoagulante e il rischio trombo embolico nella insufficienza mitralica e nella valvulopatia aortica.
IN SINTESI:
La terapia anticoagulante nella FANV deve essere personalizzata considerando innanzitutto il rischio trombo-embolico ed emorragico individuale, ma anche le caratteristiche di ciascun paziente tenendo conto in particolare della presenza di fattori in grado di influenzare la scelta terapeutica (es. le terapie farmacologiche concomitanti, la storia clinica, le patologie concomitanti e la compliance al trattamento).
In particolare, la prescrizione di una terapia anticoagulante richiede un più accurata valutazione nei soggetti anziani/grandi anziani.
Si tratta infatti di una popolazione ad alto rischio sia embolico sia emorragico, a maggior rischio di repentine variazioni nella funzionalità renale anche di notevole entità sia per condizioni intercorrenti (febbre, disidratazione, scompenso cardiaco, ecc.) sia per gli effetti di trattamenti concomitanti (ACE inibitori, sartani, diuretici, ecc.)
In questi soggetti è necessario uno stretto monitoraggio clinico e di laboratorio per cogliere tempestivamente variazioni che richiedano una rivalutazione del tipo e/o del dosaggio del farmaco anticoagulante utilizzato19.
Si veda allegato 1 per:
- Scheda di valutazione prescrizione e follow-up per AVK e NAO/DOAC nella Fibrillazione atriale non valvolare (FANV)
La scheda contiene un minimum data set di dati da raccogliere attraverso modalità decise dalle singole Regioni.
Si veda Allegato 2 per:
- Caratteristiche farmacologiche di AVK e NAO/DOAC
- Controindicazioni/avvertenze d’uso
- Dosaggi e modalità di somministrazione e follow-up
- Passaggio da AVK a NAO/DOAC
- Passaggio da NAO/DOAC ad AVK
- Avvertenze particolari
- Domande frequenti
Si veda Allegato 3 per:
- Raccomandazioni pratiche sulla gestione in occasione di procedure diagnostiche/chirurgiche:
– in pazienti in trattamento con AVK
– in pazienti in trattamento con NAO/DOAC
Bibliografia
- Kirchhof P. et Al. 2016 ESC Guidelines for the management of atrial fibrillation developed in collaboration with EACTS The Task Force for the management of atrial fibrillation of the European Society of Cardiology (ESC) Developed with the special contribution of the European Heart Rhythm Association (EHRA) of the ESC Endorsed by the European Stroke Organisation (ESO) European Heart Journal (2016) 37, 2893–2962 https://academic.oup.com/eurheartj/article/37/38/2893/2334964
- Lip GY et Al. Refining clinical riskstratification for predicting stroke and thromboembolism in atrialfibrillation using a novel risk factor-based approach: the euro heartsurvey on atrial fibrillation.Chest 2010;137:263-72.
- Larsen TB, Lip GY. Et Al. Comparative effectiveness and safety of non-vitamin K antagonist oral anticoagulants and warfarin in patients with atrial fibrillation: propensity weighted nationwide cohort study. BMJ. 2016;353:i3189 https://www.bmj.com/content/353/bmj.i3189.long
- Olesen JB, Lip GY, Hansen ML, Hansen PR, Tolstrup JS, Lindhardsen J et al. Validation of risk stratification schemes for predicting stroke and thromboembolism in patients with atrial fibrillation:
nationwide cohort study. BMJ 2011;342:d124 https://www.bmj.com/content/342/bmj.d124.long - Gage BF et Al. Clinical classification schemes for predicting hemorrhage: results from the National Registry of Atrial Fibrillation (NRAF). Am Heart J 2006;151:713–19.
- Pisters R et Al A novel userfriendly score (HAS-BLED) to assess 1-year risk of major bleeding in patients with atrial fibrillation: the Euro Heart Survey. Chest 2010;138:1093100.
- Fang MC et Al. A new risk scheme to predict warfarin-associated hemorrhage: The ATRIA (Anticoagulation and Risk Factors in Atrial Fibrillation) Study. J Am Coll Cardiol 2011;58:395–401. https://www.sciencedirect.com/science/article/pii/S0735109711015713?via%3Dihub
8. O’Brien EC. Et Al. The ORBIT bleeding score: a simple bedside score to assess bleeding risk in atrial fibrillation. Eur Heart J 2015;36:3258–64. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4670965/ - Hijazi Z. et Al. The novel biomarker-based ABC (age, biomarkers, clinical history)-bleeding risk score for patients with atrial fibrillation: a derivation and validation study. Lancet 2016; 387:2302–11.
- The 2018 European Heart Rhythm Association Practical Guide on the use of non-vitamin K Antagonist oral anticoagulants in patients with atrial fibrillation European Heart Journal 2018; 39, 1330–1393 https://academic.oup.com/eurheartj/article/39/16/1330/4942493
11. Connolly SJ et al. Dabigatran versus warfarin in patients with atrial fibrillation. N Engl J Med 2009;361:1139–51. https://www.nejm.org/doi/full/10.1056/NEJMoa0905561 - Connolly SJ et al. Apixaban in patients with atrial fibrillation. NEngl J Med 2011;364:806–17. https://www.nejm.org/doi/full/10.1056/NEJMoa1007432
- Giugliano RP et Al. Edoxaban versus Warfarin in Patients with Atrial Fibrillation 2013; n engl j med 369;22: 2093-104. https://www.nejm.org/doi/full/10.1056/NEJMoa1310907
- Patel MR. et Al. Rivaroxaban versus warfarin in nonvalvular atrial fibrillation. N Engl J Med 2011;365:883–91 https://www.nejm.org/doi/full/10.1056/NEJMoa1009638
- López-López JA. Et Al. Oral anticoagulants for prevention of stroke in atrial fibrillation: systematic review, network meta-analysis, and cost effectiveness analysis. BMJ. 2017 Nov 28;359: j5058. doi: 10.1136/bmj j5058. https://www.bmj.com/content/359/bmj.j5058.long
16. Almutairi et Al. Effectiveness and Safety of Non–vitamin K Antagonist Oral Anticoagulants for Atrial Fibrillation and Venous Thromboembolism: A Systematic Review and Meta-analyses Clinical Therapeutics 2017; 39(7):1456-78.e36 . doi: 10.1016/j.clinthera.2017.05.358 - Lip G et Al. Relative efficacy and safety of non-Vitamin K oral anticoagulants for non-valvular atrial fibrillation: Network meta-analysis comparing apixaban, dabigatran, rivaroxaban and edoxaban in three patient subgroups. Int J Cardiol. 2016 Feb 1;204:88-94.
- Gallagher AM. Et Al. Risks of stroke and mortality associ-ated with suboptimal anticoagulation in atrial fibril-lation patients. Thromb Haemost 2011;106:968-77.
- Bai Y. Et Al. Effectiveness and safety of oral anticoagulants in older patients with atrial fibrillation: a systematic review and meta-regression analysis. Age Ageing 2018;47:9-17. https://academic.oup.com/ageing/article/47/1/9/4107850
IL TESTO DELLA DETERMINA AIFA 653/2020 DEL 17/06/2020