Il tumore di Wilms, conosciuto anche con il nome di nefroblastoma, è un tumore maligno che deriva dal primitivo abbozzo renale. È raro, ma di per se è il tumore renale primitivo più frequente in età infantile.
EPIDEMIOLOGIA
Si manifesta più frequentemente a 3-4 anni, generalmente prima dei 5 anni, ma sono descritti numerosi casi fino a 15 anni. L’incidenza del tumore di Wilms è di 8,1 casi/milione nei bambini di razza bianca con età inferiore a 15 anni.
Nel 5% circa dei casi il Tumore di Wilms è blaterale, cioè colpisce entrambi i reni
In non pochi casi esiste una associazione con altre sindromi malformative, in particolare urogenitali ed in questo caso la bilateralità del tumore è più frequente.
EZIOLOGIA E PATOGENESI
Non sono note le cause che provocano l’insorgenza del tumore, ma proprio per l’associazione con altre sindromi malformative eredo-familiari, si ritiene che vi siano motivazioni genetiche; nonostante ciò, solo nell’1% dei casi vi sono più casi nella stessa famiglia.
Una mutazione genetica in particolare è stata identificata. Si tratta di un’alterazione di un gene posto sul braccio corto del cromosoma 11 in posizione 11p13 che codifica per una proteina implicata nel processo della differenziazione delle cellule embrionali renali.
La sua alterazione provoca la formazione di una proteina non funzionante e quindi un errato processo di differenziazione delle linee cellulari renali che, a sua volta, porta all’insorgenza del nefroblastoma.
Sono stati distinti casi “ereditari”, ed in questo caso sembra che si erediti il gene mutato da entrambi i genitori (entrambi gli “alleli”), e casi “sporadici”, in cui si eredita uno degli alleli, mentre l’altro muta successivamente, per cause sconosciute.
In realtà, studi recenti hanno messo in luce la presenza di altri geni associati ad una maggiore incidenza di Tumore di Wilms, ma il loro ruolo ancora non è ben definito.
ANATOMIA PATOLOGICA
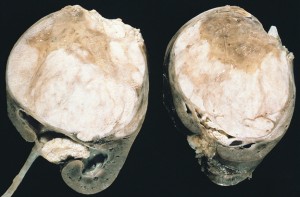
Aspetto macroscopico del Tumore di Wilms al taglio (tratto da Wikipedia.org)
Il tumore si presenta come una massa solida, spesso molto grande che rimpicciolisce e comprime il rene, a margini ben definiti e di consistenza molle.
Al suo interno si possono repertare aree solide, cistiche, necrotiche o emorragiche; le cellule che lo compongono in qualche modo ricordano stadi della differenziazione embrionale del rene (… è costituito da nidi e cordoni di cellule del blastema primitivo frammiste al mesenchima. Si osservano tubuli abortivi immersi in uno stroma di cellule fusate con aspetto sarcomatoide. Possono essere inoltre presenti glomeruli abortivi. si possono peraltro osservare cellulemuscolari striate, cellule muscolari lisce, tessuto fibroso, cartilagineo, osseo, adiposo e areee necrotiche contenenti cristalli di colesterolo e macrofagi carichi di lipidi. … [1]).
È stato identificato un quadro istologico correlato ad una maggior resistenza del tumore alle terapie, che si definisce anaplasia diffusa, dove per anaplasia si intende presenza di cellule ad uno stadio di differenziazione molto basso, cioè molto diverse da quelle normalmente presenti, più vicine alle cellule embrionali.
Il tumore a volte può estendersi oltre i limiti del rene di origine ed infiltrare i tessuti adiacenti; possibile nel 10% dei casi anche la metastatizzazione a distanza, in particolare ai polmoni.
QUADRO CLINICO DEL TUMORE DI WILMS
I segni clinici che fanno sospettare il tumore sono l’addome globoso, per la presenza della massa, e dolente; a volte presenti ematuria (sangue nelle urine), febbre, perdita di peso e ipertensione.
Ai fini della prognosi è importante la stadiazione del tumore.
Una stadiazione molto usata è quella del National Cancer Institute degli Stati Uniti che propone 5 stadi di malattia, definiti secondo la radicalità dell’intervento chirurgico, l’estensione del tumore e la sua eventuale diffusione a distanza:
- Stadio I: tumore completamente asportato chirurgicamente, senza infiltrazione della capsula renale né coinvolgimento dei vasi; integrità della massa tumorale ed assenza di cellule tumorali al margine di resezione.
- Stadio II: tumore completamente asportato chirurgicamente, margini di resezione liberi da cellule neoplastiche; presenza di infiltrazione del grasso perirenale o dei vasi sanguigni.
- Stadio III: asportazione chirurgica del tumore incompleta, associata ad almeno uno tra i seguenti fattori:
- Diffusione ai linfonodi addominali o pelvici.
- Diffusione al peritoneo.
- Chemioterapia precedente all’intervento e pregressa biopsia del tumore.
- Rottura della massa tumorale durante l’intervento.
- Asportazione chirurgica frammentaria (in più parti) del tumore.
- Stadio IV: diffusione a linfonodi extra-addominali o metastasi a distanza.
- Stadio V: tumore bilaterale. Ciascun tumore deve essere a sua volta stadiato (da I a IV).
DIAGNOSI
La diagnosi di sospetto di Tumore di Wilms è clinica: evidenza di una massa palpabile in addome in un bambino accompagnata da altri sintomi. Ecografia, Tomografia Assiale Computerizzata e Risonanza Magnetica permettono di dirimere i dubbi diagnostici rispetto ad altre masse addominali e a stadiare la neoplasia per meglio programmare l’iter terapeutico.
TERAPIA
La terapia del Tumore di Wilms è soprattutto chirurgica. Viene asportata la massa tumorale assieme al rene di origine, al grasso perirenale e ai linfonodi regionali, compresi i para-aortici e para-cavali omolaterali. Più difficoltosa è la scelta terapeutica chirurgica in caso di tumore bilaterale; in questo caso si tende ad optare per una chirurgia conservativa nei confronti del rene.
La chemioterapia viene sempre accoppiata, più spesso dopo l’intervento, a volte prima, soprattutto se si ritiene opportuno tentare una preventiva riduzione della massa tumorale. Actinomicina D, vincristina, adriamicina e ciclofosfamide sono i farmaci chemioterapici più frequentemente utilizzati; ifosfamide, etoposide e carboplatino sono considerati anch’essi efficaci, ma sono utilizzati più frequentemente in caso di non responsività ai chemioterapici tradizionali o in caso di recidiva, come trattamento di seconda linea.
La radioterapia è utilizzata, in associazione a trattamento chirurgico e chemioterapia, nei casi al III-IV stadio, sempre con modalità specifiche rispetto al quadro anatomo-patologico; un trattamento radiante può essere proposto anche su metastasi non aggredibili chirurgicamente
PROGNOSI
La prognosi del Tumore di Wilm è correlata al grado di anaplasia (più primitive le cellule, meno buona la prognosi) e alla diffusione raggiunta.
La sopravvivenza si attesta comunque fra l’80 ed il 95% nei primi stadi di malattia, intorno al 60% nelle forme con caratteristiche istologiche sfavorevoli.
nota [1]: tratto da Kumar, Cotran, Robbins, “Anatomia Patologica”, quinta edizione 1995, EMSI editrice
Il Tumore di Wilms su PubMed ==>da QUI
Immagini relative al Tumore di Wilms su PubMed ==> da QUI
Il Tumore di Wilms sul sito della Cochrane ==> da QUI
Il Tumore di Wilms sul sito della FDA ==> da QUI
Per chiarimenti su “Malattie rare” ed invalidità o legge 104/92 vedere questo articolo.
Dott. Salvatore Nicolosi